Когда поход по малой нужде вызывает острые боли и другие неприятные ощущения, то это может указывать на мочеполовые инфекции у мужчин. Поражение органов мочевыводящей системы развивается при проникновении патогенных микроорганизмов. Инфекционно-воспалительное заболевание может проявиться в половом члене, мочевыводящем канале, яичках и придатках. Мужчины должны как можно скорее показаться урологу, поскольку нарушение быстро прогрессирует и развивается хроническая форма инфекционной болезни.
Инфекции мочеполовой системы у мужчин могут появиться по разным причинам и внести в повседневную и интимную жизнь множество хлопот.Почему развиваются мочеполовые инфекции?
Основная причина, из-за которой инфицируется мочеполовая система мужчины, - ослабленная защитная функция иммунитета.
Инфекция на мужских гениталиях появляется после сексуального контакта без использования презерватива. Также источником возникновения инфекционного заболевания становятся хронические или острые воспалительные реакции в организме. Но не всегда у мужчины отмечаются симптомы отклонения. Для прогрессирования инфекций мочеполовой сферы требуются особые причины:
- недостаточное соблюдение личной гигиены;
- постоянные стрессовые ситуации;
- переохлаждение;
- повреждения механического характера в области мужских гениталий;
- нарушенное строение органов мочевыведения;
- признаки дисбактериоза;
- лучевое лечение;
- злоупотребление алкоголем и табачной продукцией;
- неправильное выведение урины;
- формирование конкрементов.
Виды и возбудители
Инфекционные заболевания почек и мочевыводящих путей у взрослых наблюдаются достаточно часто, при этом патогенные микроорганизмы отличаются. Грибок и другие патогены проникают в нижние области системы мочевыведения. Чаще всего источниками инфекционных болезней являются:
 Среди провокаторов инфекционных болезней мочеполовой системы у мужчин есть грибки, простейшие, бактерии, вирусы.
Среди провокаторов инфекционных болезней мочеполовой системы у мужчин есть грибки, простейшие, бактерии, вирусы. - грибки рода Кандида;
- вирус герпеса;
- хламидии, стафилококки и иные бактерии;
- трихомонады и простейшие.
Разные инфекции мочеполовой системы проявляются различными симптомами и требуют индивидуального терапевтического подхода. Принято выделять 2 подгруппы инфекционного поражения:
- Специфические. Такие нарушения распространяются посредством полового контакта от инфицированного партнера к здоровому.
- Неспецифические. Источником инфекционного заболевания становится нарушенная микрофлора.
Исходя из места возникновения воспалительного процесса, различают следующие болезни, представленные в таблице:
Как развиваются?
Инфекции мочеполовой системы у мужчин прогрессируют немного по-другому, нежели у женщин, что объясняется особой анатомией мочевыводящих путей. Мужской организм сложнее переносит инфекционные заболевания мочевыводящего канала, мочевого пузыря. При нарушении пациента беспокоит острая боль, которая сложно поддается лечению. Основная причина такого течения инфекционных заболеваний связана с длинной уретрой. В отличие от женщин, у мужчин редко вирусы и бактерии попадают в почки и мочевой пузырь.
Как распознать патологию: основные симптомы
 Инфекции мочеполовой системы у мужчин чаще всего вызывают зуд, гематурию, температуру, частый, гнойный или ложный диурез.
Инфекции мочеполовой системы у мужчин чаще всего вызывают зуд, гематурию, температуру, частый, гнойный или ложный диурез. Проблемы в мочеполовой системе развиваются стремительно и доставляют немало беспокойства мужчине. Грибковые инфекции и иные отклонения бывают в 3 форм:
- острая;
- латентная;
- хроническая.
Нередко воспалительные заболевания мочеполовой системы у мужчин длительное время не проявляются, из-за чего не предпринимается своевременное лечение и болезнь осложняется. По мере прогрессирования инфекционного недуга и повреждения мочеполовых путей проявляются следующие симптомы:
- острые болевые и жгучие проявления в больной зоне;
- частые походы по малой нужде, преимущественно ночью;
- болезненные ощущения в поясничной зоне;
- кровянистые примеси в моче, мутный осадок и повышенный уровень лимфоцитов;
- невозможность полностью опустошить мочевой пузырь;
- выделения из мочевыводящего канала, нередко с гнойными вкраплениями и неприятным запахом;
- краснота на головке пениса;
- общая слабость, лихорадочное состояние;
- повышение температуры тела;
- слипание выхода из уретры;
- острая задержка урины, которая развивается на фоне воспаления почек.
Мужское население, страдающее от инфекционных заболеваний мочевыводящих путей, нередко сталкиваются с проблемой в половой жизни. При острых болях в гениталиях нарушается нормальная эрекция и эякуляция.
Диагностика заболеваний мочеполовой системы у мужчин
 Определение провокатора инфицирования мочеполовой системы у мужчин включает сдачу лабанализов, а иногда – МРТ и КТ.
Определение провокатора инфицирования мочеполовой системы у мужчин включает сдачу лабанализов, а иногда – МРТ и КТ. Болезни мочеполовой системы у мужчин способен выявить врач-уролог, который осмотрит мужские гениталии. Также важно собрать полный анамнез заболевания и выяснить источник мочеполовой инфекции. Комплексная диагностика включает ряд лабораторных и инструментальных обследований:
- общее исследование урины и крови;
- биохимический анализ кровяной жидкости;
- ультразвуковое обследование;
- экскреторную урографию;
- цистоскопию;
- МРТ и КТ;
- бакпосев на питательную среду;
Какое лечение требуется?
Воспаление мочевыводящих путей у мужчин требует индивидуального терапевтического подхода, зависящего от вида патологии, места локализации и особенностей проявления. Особенно тяжело устранить рецидивирующую форму инфекционной болезни. Если вовремя не пройти лечебный курс, который включает противовоспалительные препараты и другие медикаментозные средства, то инфекция распространится с мочевыводящих каналов на мочевой пузырь и почки.
Эффективные препараты
Комплексное лечение мочеполовой системы предусматривает применение лекарственных средств разного спектра действия. Категорически запрещено мужчинам при инфекционном заболевании самостоятельно использовать любой препарат без назначения врача, поскольку такие действия лишь усугубят проблему. Современная медицина имеет множество лекарств, которые помогают вылечить даже рецидивирующие инфекции. Чаще всего применяются такие препараты:
- , восстанавливающие нормальную микрофлору;
- уроантисептические и сульфаниламидные медикаменты;
- иммуномодуляторы, применяемые при низкой резистентности мужского организма;
- препараты, содержащие молочную кислоту, которые оказывают противовоспалительное и антибактериальное действие;
- таблетки с анальгетическим и спазмолитическим эффектом при выраженных болевых проявлениях;
- антипиретики, снижающие температуру тела;
- мочегонные лекарства, устраняющие отеки;
- антигистаминные против сенсибилизации.
Лечение инфекций мочеполовой системы у мужчин, которые перешли в хроническую форму, проводится намного дольше, нежели на этапе обострения. Длительный прием медикаментов позволяет устранить неприятную симптоматику и восстановить микрофлору органов мочевыведения. Если врач выявил запущенный случай заболевания или развились осложнения, то назначается оперативное вмешательство. При хирургии удаляется пораженный участок или камень, который вызвал сильное воспаление. Радикальный способ предупреждает распространение инфекции на другие органы мочевыводящей системы.
Формы:
синдром Санфилиппо: МПС IIIA, МПС IIIB, МПС IIIC, МПС IIID
Распространённость:
примерно 1 на 70000 новорождённых. Тип A наиболее распространён в северо-западной Европе, тип B - в юго-восточной Европе, типы C и D встречаются реже.
Фермент:
гепаран-N-сульфатаза (МПС IIIA), альфа-N-ацетилглюкозаминидаза (МПС IIIB), ацетил-CoA-глюкозаминид ацетилтрансфераза (МПС IIIC), N-ацетилглюкозамин-6-сульфатаза (МПС IIID)
ГАГ:
гепарансульфат
Методы лечения:
симптоматическая терапия, направленная на поддержание организма.
Мукополисахаридоз (МПС) III (синдром Санфилиппо)
Вступление
Мукополисахаридоз III типа (МПС III), также называемый синдром Санфилиппо - это метаболическое заболевание, вызванное нарушениями в процессе обмена веществ (недостаточностью лизосомных ферментов обмена гликозаминогликанов), приводящими к накоплению мукополисахаридов в организме. Заболевание связано с наследственными аномалиями обмена и проявляется в виде "болезни накопления", приводит к различным дефектам костной, хрящевой, соединительной тканей.
Синдром Санфилиппо назван в честь доктора Сильвестра Санфилиппо, который в 1963 г впервые описал это заболевание. При синдроме Санфилиппо характерны задержка в умственном развитии и, как правило, незначительные отклонения в физическом здоровье. На данный момент специфического лекарства для пациентов с данным заболеванием не разработано, но существует множество разных способов помочь пациентам с МПС преодолевать трудности и получать радость от жизни. Исследователи, изучающие МПС, продолжают искать эффективные способы лечения данного заболевания, и, возможно, в скором будущем у пациентов с МПС III будет специфическое лечение.
Что вызывает заболевания МПС?
Мукополисахариды - это высокомолекулярные сахара, используемые организмом человека при строительстве костей, хрящей, кожи, сухожилий и других тканей. Мукополисахариды содержатся, например, в вязкой синовиальной жидкости, смазывающей наши суставы; в эластичной хрящевой ткани суставов. Эти вещества присутствуют во всех тканях, являясь их неотъемлемой частью.
Для того чтобы лучше понять значение слова мукополисахарид, разложим его на составные части. «Муко»- говорит о плотной, желеобразной консистенции вещества, «поли» - означает «множество», «сахарид» - общий термин, обозначающий молекулы сахара (например, сахарин).
Ещё одно научное название мукополисахаридов - гликозамингликаны (ГАГ), они отвечают за аминогликозидные соединения или длинные сахарозные цепочки, присутствующие в тканях человека. Эти сахарозные цепочки субмикроскопические, их невозможно увидеть невооруженным глазом. Их изучают, используя специальное оборудование и различные аналитические методы.
В норме в нашем организме происходит постоянный и непрерывный процесс образования новых мукополисахаридов и расщепления старых, то есть происходит постоянная рециркуляция мукополисахаридов. Этот непрерывный процесс необходим, чтобы поддерживать организм в здоровом состоянии. Для расщепления и переработки этих соединений требуется участие группы особых веществ - ферментов. Для того чтобы расщепить ГАГ, разные ферменты работают по очереди, друг за другом и разбивают крупные молекулы ГАГ на части. Каждый фермент в этом процессе имеет свое специальное назначение и выполняет одно, свойственное только ему специфическое действие, так же, как отвертка предназначена для работы только с шурупами, а молоток - с гвоздями.
У больных с МПС отсутствует один специальный фермент, который необходим в процессе расщепления определенного ГАГ - гепарансульфата. Не до конца расщепленный гепарансульфат продолжает накапливаться в клетках, вызывая прогрессирующие нарушения.
Сами по себе ГАГ нетоксичны, но их накопление в организме в большом количестве приводит к разнообразным проблемам со здоровьем. На первых годах жизни у детей может не наблюдаться признаков заболевания, но со временем, с накоплением большего количества ГАГ, симптомы начинают проявляться.
Диета не может скорректировать содержание ГАГ у пациента.
Существуют ли различные формы заболевания?
Диагностируют четыре различные формы недостаточности ферментов, вызывающие синдром Санфилиппо. Нарушения описываются как тип A, B, C и D. Для разных форм МПС III характерно отсутствие (или сниженная активность) разных ферментов: гепаран- N -сульфатазы (тип A), альфа- N -ацетилглюкозаминидазы (тип B), ацетил- CoA -глюкозаминид ацетилтрансферазы (тип C) и N -ацетилглюкозамин-6-сульфатазы (тип D). Клиническая картина при разных формах синдрома Санфилиппо различается несущественно, так как отсутствие любого из перечисленных ферментов влечет за собой накопление в организме одного и того же ГАГ - гепарансульфата . Все четыре упомянутые фермента задействованы только в расщеплении гепарансульфата. Гепарансульфат накапливается главным образом в центральной нервной системе, и его накопление в мозге вызывает множество проблем, с которыми сталкиваются люди с любой из четырех форм синдрома Санфилиппо.
Насколько распространено данное нарушение?
Как правило, специалисты оценивают частоту заболевания как 1 случай на 24000 новорожденных, ссылаясь на данные нидерландских исследований, однако, недавние исследования в Нидерландах и Австралии показали, что эти цифры сильно завышены и 1 случай синдрома Санфилиппо (общая статистика по всем формам) приходится на 70000 новорожденных. Тип A наиболее распространен в северо-западной Европе, тип B - в юго-восточной Европе, типы C и D везде встречаются реже.
И хотя данное заболевание - очень редкое, каждый пациент нуждается в столь обширном и разноплановом медицинском обслуживании, что влияние МПС на систему здравоохранения должно быть намного больше, чем можно предположить, глядя на цифры статистики.
Как наследуется данное заболевание?
Когда люди слышат о генетическом заболевании, то большинство из них представляет себе проблемы со здоровьем, которые передаются от отца или матери детям и т.д. Хотя многие генетические заболевания передаются из поколения в поколение именно таким путем, некоторые генетические заболевания скрыты, или рецессивны, и проявляются только в том случае, если поражены гены обоих родителей. Синдром Санфилиппо - одно из таких заболеваний. Большинство семей, где есть ребенок с синдромом, не имеют семейной истории генетических проблем, и кажется, что синдром проявляется внезапно.
Чтобы лучше это понять, нужно вспомнить некоторые основы генетики. Все люди сформированы двумя полными наборами генов, по одному набору от каждого родителя. То есть каждый человек наследует половину генов от матери и половину от отца, которые в сумме дают все гены, необходимые ему для жизни.
На каждый фермент, образуемый организмом, приходится по два гена, один от матери и один от отца. Для большинства ферментов работоспособность хотя бы одного из двух генов (отцовского или материнского) обеспечивает уровень фермента около 50%, что оказывается более чем достаточным для поддержания здоровья. То есть, как правило, необходимый объем работы могут выполнить ферменты вдвое меньшего количества, чем норма. Однако если оба гена этого фермента (и материнский, и отцовский) не работают нормально, то у ребенка вырабатывается лишь небольшое количество фермента или он не вырабатывается совсем, и такой ребенок страдает МПС III. Болезнь возникает только в случае, когда оба гена (и от матери, и от отца) работают неправильно. Такие гены называются рецессивными, что обозначает, что дефект гена никак не сказывается на состоянии человека, если ему не досталось два неработающих гена, отвечающих за один и тот же фермент.
Так как у родителей ребенка с синдромом Санфилиппо второй ген - рабочий, то существует вероятность 3 из 4 (75%), что каждая новая беременность закончится рождением ребенка с хотя бы одним нормальным геном и без заболевания. Также существует вероятность 1 из 4 (25%) при каждой беременности, что ребенок унаследует дефектный ген от каждого из родителей и, соответственно, само заболевание. Существует вероятность 2 из 3, что не затронутые болезнью братья и сестры человека с синдромом Санфилиппо являются носителями заболевания. У носителей присутствует один нормальный ген и один дефектный. Но на самом деле это заболевание настолько редкое, что вероятность того, что один носитель вступит в брак с другим, крайне мала.
Семьи, один из членов которых страдает синдромом Санфилиппо, могут проконсультироваться со своим врачом-генетиком, перед тем как планировать очередного ребенка, чтобы уточнить степень риска повторного проявления данного заболевания в семье или другие вопросы, связанные с передачей заболеваний МПС. В России медико-генетические консультации работают в каждом регионе. Список МГК можно найти на странице сайта Медико-генетического научного центра РАМН www.med-gen.ru .
Можно ли оценить риск заболевания плода еще во время беременности?
Если ваш ребенок болен МПС III, то во время следующей беременности вы можете сделать тесты, чтобы определить наличие заболевания у плода. Обязательно нужно знать подтип синдрома Санфилиппо (A, B, C или D), так как каждый из них требует различных тестов, и при внутриутробной диагностике невозможно провести все четыре типа тестов одновременно. Важно проконсультироваться со специалистом на ранних сроках беременности, если вы хотите сделать такие тесты. Для диагностики МПС до рождения ребенка используются амниоцентез и обследование хорионических ворсинок.
Как проявляется данное заболевание?
Синдром Санфилиппо проявляется у детей по-разному и прогрессирует у одних быстрее, чем у других. У младенцев нет симптомов заболевания, они начинают появляться в возрасте от 2 до 6 лет. Обычно изменения происходят постепенно, и поэтому к ним легче приспособиться. Можно выделить три основных стадии течения заболевания.
Первая стадия приходится, как правило, на дошкольный период и очень огорчает родителей. Они волнуются, так как ребенок начинает отставать в развитии от своих сверстников, и начинают винить себя за гиперактивность ребенка и за то, что им с трудом удается управлять поведением ребенка.
Чаще всего диагноз ставят не сразу, ведь ребенок не отличается от обычных детей, симптомы неспецифичны, и лишь малозаметные косвенные признаки могут натолкнуть специалиста на поиск МПС III. Врач должен обладать проницательностью, чтобы распознать признаки серьезных нарушений и потребовать провести анализы мочи и крови для диагностики.
Вторая стадия характеризуется повышенной активностью, беспокойностью и часто очень трудным поведением. Некоторые дети очень мало спят ночью. Некоторые принимают участие во всех делах. К сожалению, речь и понимание постепенно пропадают, и для родителей чрезвычайно сложно принять невозможность общения со своим ребенком.
Некоторые дети не могут научиться ходить в туалет, а кто обучается, со временем теряет этот навык.
На третьей стадии заболевания у детей снижается темп жизни. Они становятся неустойчивыми на ногах и часто падают при ходьбе или беге. Постепенно они разучиваются ходить. В каком-то смысле жизнь становится более спокойной, но родителям нужна помощь в физически утомительном деле ежедневной заботы о неподвижном ребенке или подростке с сильной задержкой в умственном развитии.
Проявления синдрома Санфилиппо
Из всех заболеваний МПС синдром Санфилиппо характеризуется наименьшими физическими отклонениями. Однако очень важно, что простые и поддающиеся лечению проблемы, такие, как инфекции ушей или зубная боль, могут не быть выявлены, потому что осмотр чрезвычайно труден из-за проблем с поведением. Родителям, вероятно, придется долго искать доктора, обладающего огромным терпением и интересом к таким больным со сложным заболеванием. Без колебаний консультируйтесь с доктором, если вы считаете, что вашему ребенку больно. У некоторых детей с синдромом Санфилиппо возникают проблемы со свертываемостью крови во время и после хирургических вмешательств. Перед операцией рекомендуется сделать тесты, чтобы обнаружить возможные проблемы. Обсудите это с вашим хирургом.
Внешний вид
Дети с синдромом Санфилиппо обычно достигают нормального роста, и изменения во внешности не настолько явные, как при других типах МПС. Волосы обычно густые, брови - тоже густые, темные и сросшиеся, кроме того, наблюдается увеличение волосяного покрова по всему телу.
Проблемы с носом, горлом, легкими и ушами.
Проблемы, описанные в этом разделе, типичны для детей с любым типом МПС, но у людей с синдромом Санфилиппо они возникают реже. Степень выраженности проблем крайне индивидуальна.
Насморк
Как правило, у людей с синдромом Санфилиппо уплощенная переносица. В результате плохого роста костей в средней части лица и утолщения слизистой оболочки проход за носом меньше, чем обычно. Совокупность неправильного строения костей с накоплением вещества в мягких тканях носа и горла может привести к тому, что носовые проходы могут легко заблокироваться. У некоторых детей наблюдаются хронические слизистые выделения из носа (ринорея) и хронические инфекционные заболевания ушей и пазух носа.
Горло
Миндалины и аденоиды часто увеличены и могут частично блокировать дыхательные пути. Трахея часто сужается из-за скопления вещества, и, как правило, она более гибкая и мягкая, чем в норме, из-за неправильного строения колец хряща в трахее.
Проблемы с дыханием
Кашель, простудные заболевания и инфекции горла - наиболее типичные проблемы для людей, страдающих синдромом Санфилиппо. Ночью они порой спят беспокойно и могут часто просыпаться. Иногда у больного в течение коротких периодов наблюдаются остановки дыхания во сне (апноэ), такие остановки дыхания в 10 - 15 секунд рассматриваются как норма. Во время остановки дыхания уровень кислорода у ребенка понижается, что может привести к возникновению проблем с сердцем. Если родители замечают у ребенка существенное удушье или прерывание дыхания, они должны обязательно проконсультироваться со специалистом, который сможет оценить состояние ребенка во время сна с использованием специальных тестов.
Важно знать, что многие пациенты с МПС III могут дышать подобным образом в течение многих лет. В некоторых случаях апноэ (которое редко возникает у людей с МПС III) лечится при помощи удаления миндалин и аденоидов, проведения вентиляции дыхательных путей при помощи непрерывного или двухуровневого положительного давления.
Решение проблем с дыханием
Врач может госпитализировать ребенка на ночь для проведения исследований во время сна. На теле пациента располагают датчики, подключенные к компьютеру, это дает возможность измерять во время сна уровень кислорода в крови, дыхательные усилия и мозговую активность. Во время такого исследования производится мониторинг и других функций организма. По результатам врач сможет оценить, насколько блокируются дыхательные пути, как трудно для вашего ребенка вдыхать во время сна и как это влияет на состояние его организма.
Удаление миндалин и аденоидов может в некоторых случаях облегчить дыхание, но аденоиды иногда вырастают снова.
Вентиляция дыхательных путей при помощи непрерывного или двухуровневого положительного давления - методы раскрытия дыхательных путей с помощью давления воздуха. Данный способ лечения заключается в том, что на время сна пациент надевает специальную дыхательную маску, через которую в дыхательные пути нагнетается воздух, что препятствует спаданию стенок органов дыхания. Применение такой маски значительно повышает качество сна и помогает уменьшить риск сердечной недостаточности, вызванной низким уровнем кислорода в крови ночью.
Лечение респираторных инфекций
Лекарственные препараты могут действовать на пациентов с МПС иначе, чем на обычных людей, именно поэтому необходимо проконсультироваться с вашим врачом, прежде чем принимать лекарства. Препараты, контролирующие секрецию, не всегда помогают страдающим МПС пациентам. Антигистаминные средства могут пересушить слизистую, утолщая ее и делая менее подвижной. Противоотечные или противозастойные препараты могут повысить кровяное давление и сузить кровеносные сосуды, что нежелательно для людей с МПС. Прием препаратов для подавления и успокоения кашля могут привести к таким последствиям, как апноэ, так как они подавляют мышечный тонус и дыхание. Вирусные инфекции для пациентов с МПС часто заканчиваются вторичными инфекциями синуса и среднего уха и поэтому зачастую должны лечиться с помощью антибиотиков, хотя здоровым людям, как правило, нет необходимости прибегать к антибиотикам во время подобных заболеваний. Плохой дренаж синуса и среднего уха у пациентов с МПС замедляют их выздоровление при инфекционных заболеваниях. Поэтому случается, что инфекции проходят на фоне антибиотиков, а после окончания курса приема препаратов снова возвращаются. Возможно применение постоянной терапии антибиотиками для пациентов с рецидивирующими инфекциями ушей. Для дренирования применяются вентиляционные трубки, которые позволяют более эффективно справляться с инфекциями. Чтобы определить, какая трубка подходит именно Вам (Вашему ребенку), необходимо проконсультироваться с ЛОР-специалистом, имеющим опыт работы с МПС-пациентами. У многих МПС-пациентов есть аллергические реакции на антибиотики, кроме того, могут появиться стойкие к антибиотикам инфекции, подбор антибиотиков, подходящих в Вашем конкретном случае, является задачей Вашего лечащего врача.
У людей с синдромом Санфилиппо язык увеличен, а зубы, с широкими промежутками и хрупкой эмалью, плохо сформированы. Важно тщательно ухаживать за зубами. Нужно регулярно чистить зубы, и если вода в вашем регионе не фторирована, необходимо ежедневно принимать таблетки или капли с фтором. Чистка рта с применением специальной жидкости для полоскания поможет держать рот и дыхание свежими. Но даже при самой тщательной заботе о зубах из-за неправильного формирования зуба может развиться нарыв вокруг него. Раздражительность, плач и беспокойность иногда являются единственными признаками больного зуба у ребенка с МПС.
Если у больного синдромом Санфилиппо есть проблемы с сердцем, то до, а в некоторых случаях, и после лечения зуба рекомендуется принимать антибиотики. Это связано с тем, что некоторые бактерии во рту могут проникнуть в кровоток и спровоцировать инфекцию в пораженном клапане сердца, усугубляя состояние больного.
Если необходимо удаление зуба под анестезией, то эту процедуру необходимо проводить в условиях стационара, под наблюдением опытного анестезиолога и стоматолога, а не в стоматологической поликлинике.
Сердце
Сердечные заболевания распространены среди нарушений МПС, но серьезные проблемы с сердцем редко возникают у людей с синдромом Санфилиппо. Патологии сердца не прогрессируют и обычно не беспокоят их до определенного времени.
Существует множество медикаментов для решения проблем с сердцем у людей с синдромом Санфилиппо.
Клапаны сердца могут быть повреждены накопившимися мукополисахаридами, в таком случае прослушиваются шумы сердца (звуки, вызванные быстрыми непостоянными потоками крови в сердце). В норме клапаны сердца работают таким образом, что при прохождении крови из одной камеры сердца в другую не допускается течение крови в неправильном (обратном) направлении. Если клапан ослаблен, он закрывается неплотно, и небольшое количество крови может двинуться в обратном направлении. Это приводит к возникновению быстрых непостоянных противотоков в общем потоке, что, в свою очередь, порождает шум. У большинства пациентов с синдромом Санфилиппо в какой-то степени есть такое просачивание крови - порок сердца, но, как правило, хирургическое вмешательство не требуется. Зачастую у МПС-пациентов есть проблемы с сердечным клапаном, которые могут медленно прогрессировать в течение многих лет без видимых клинических проявлений. При ухудшении состояния пациента может потребоваться хирургическая операция для замены поврежденных клапанов.
Хотя серьезные проблемы с сердцем редки у пациентов с синдромом Санфилиппо, с целью предупреждения возможных осложнений им рекомендуется каждый год делать эхокардиограмму (или так часто, как это считает необходимым Ваш врач), чтобы предупредить возможные осложнения. Это безболезненное исследование, которое помогает диагностировать нарушения в работе сердечной мышцы, клапанов сердца и в сердечной функции, но, как и большинство исследований, оно не дает абсолютного знания обо всех проблемах, связанных с сердцем.
Из-за необычных специфических проблем, которые могут быть при мукополисахаридозе, крайне желательно получать консультации кардиолога, имеющего опыт работы с МПС-пациентами. Как минимум Вы должны сообщать доктору о проблемах сердца, случающихся у больных с МПС.
Печень и селезенка
Печень и селезенка могут быть немного увеличены из-за накопления ГАГ, но обычно это не влечет за собой каких-либо проблем.
Живот и грыжи
У людей с синдромом Санфилиппо живот выпячен вперед из-за специфической осанки, слабости мышц и увеличенных печени и селезенки. Часто возникают пупочные и паховые грыжи (часть брюшного содержимого выдавливается сквозь слабое место стенки живота без нарушения целостности тканей). Грыжа может выйти через пупок (пупочная грыжа) или через пах (паховая грыжа). Паховую грыжу можно прооперировать, но иногда она возникает вновь. Пупочные грыжи обычно не оперируют, вмешательство производят лишь в случаях ущемления кишки или если грыжа очень большая. После хирургического вмешательства пупочная грыжа часто возникает вновь.
Проблемы с кишечником
Многие люди с синдромом Санфилиппо периодически страдают от частого жидкого стула и диареи. Причина этого до конца неясна. Иногда проблема может быть вызвана сильным запором и просачиванием жидкого стула между твердых каловых масс. Возможно, причина в нарушении вегетативной нервной системы, которая отвечает за физиологические функции, находящиеся вне сознательного контроля. При исследовании этого вопроса было установлено, что мукополисахариды накапливаются в нервных клетках кишечника. Возможно, причиной диареи являются отклонения от нормы в перистальтике кишечника. Эта проблема может исчезнуть сама с возрастом, но при приеме антибиотиков она может вновь возникнуть или усилиться.
Нерегулярная диарея у некоторых людей с синдромом Санфилиппо, видимо, устраняется диетой - исключение некоторых пищевых продуктов помогает избавиться от нее. Иногда помогает диета, исключающая грубую, тяжелую для переваривания пищу. Если диарея возникла на фоне антибиотиков, то может помочь обычный йогурт с живыми культурами лактобактерий, помогающих предотвратить в кишечнике рост вредных микроорганизмов, которые могут вызывать диарею.
Другой проблемой, связанной с кишечником, может стать запор, поскольку с возрастом ребенок, страдающий синдромом Санфилиппо, становится менее активным, и его мышцы ослабевают. Если увеличение количества грубой пищи в рационе не помогает или невозможно, можно принимать слабительные средства или разовую клизму по предписанию доктора.
Кости и суставы
У пациентов с синдромом Санфилиппо проблемы с формированием и ростом костей выражены в наименьшей степени по сравнению с другими типами МПС.
Суставы
Тугоподвижность суставов характерна для всех типов мукополисахаридоза, и диапазон движений может быть ограничен во всех суставах. У людей с синдромом Санфилиппо наблюдаются минимальные проблемы с суставами. С годами тугоподвижность может привести к возникновению боли в суставах, которую снимают при помощи тепла и болеутоляющих средств, типа ибупрофена, однако принимать их следует только под контролем врача, так как прием таких лекарств может вызвать раздражение желудка и язву.
Руки
У детей с синдромом Санфилиппо пальцы иногда деформируются из-за контрактур, и они не могут полностью распрямить и вытянуть руки.
Бедра
У некоторых людей с заболеванием Санфилиппо наблюдается смещение в тазобедренных суставах, которое не ведет к серьезным проблемам и не нуждается в лечении.
Ноги и ступни
Многие люди с синдромом Санфилиппо стоят и ходят на полусогнутых ногах из-за тугоподвижности в тазобедренных и коленных суставах. Это в сочетании с напряженным ахилловым сухожилием порой заставляет их ходить на цыпочках. Иногда встречается Х-образное искривление ног, как правило, не требующее лечения. В случае серьезных деформаций требуется операция на больших берцовых костях (при синдроме Санфилиппо такая операция требуется крайне редко). Ступни ног широкие и негибкие с поджатыми и искривленными, как на руках, пальцами.
Холодные руки и ступни
На поздних стадиях развития заболевания ступни и руки людей с синдромом Санфилиппо могут становиться холодными, это происходит из-за нарушения нормальной неврологической регуляции кровеносных сосудов (дисфункция вегетативной нервной системы). Обычно это не беспокоит ребенка, но если ему некомфортно, помогут простые средства: толстые носки и теплые перчатки. Механизм регулирования температуры может быть поврежден на поздних стадиях болезни, и ребенок начинает потеть по ночам, а днем у него холодные руки и ступни. У некоторых детей бывают моменты, когда падает температура тела (гипотермия). Если это происходит, вы должны согреть ребенка и посоветоваться с врачом, как решить эту проблему.
Кожа
У людей с синдромом Санфилиппо утолщенная и плотная кожа, что порой затрудняет забор крови и использование внутривенных катетеров. У некоторых пациентов наблюдается сильное оволосение лица и спины.
Неврологические нарушения: мозг, органы чувств и нервы
Эпилептический приступ
На поздних стадиях заболевания у детей с синдромом Санфилиппо могут периодически случаться небольшие эпилептические приступы, во время которых они моментально теряют способность фокусироваться и концентрироваться (малый эпилептический приступ). Когда это происходит, ребенок теряет связь с миром, и его, например, становиться трудно кормить. У некоторых могут начаться типичные припадки (развернутый эпилептический приступ), которые контролируются медикаментозно. Во время припадка вы должны положить ребенка на бок, чтобы он не захлебнулся рвотой. Нужно удерживать ребенка в этой позе, пока не закончится припадок. Проверьте, что дыхательные пути свободны, и не кладите ничего в рот ребенку. Припадки можно предотвратить или уменьшить их частоту с помощью обычных антиэпилептических лекарств.
Глаза
Иногда возникают проблемы со зрением, вызванные изменениями в сетчатке глаза или глаукомой, то есть увеличенным глазным давлением, которое проверяют во время регулярного осмотра окулиста. Отложение мукополисахаридов в сетчатке может привести к потере периферийного зрения и никталопии, или куриной слепоте. При этом ребенок не хочет ходить в темноте или пугается, когда просыпается ночью. В таких случаях обычно помогает простое добавление ночного освещения в коридоре или спальне.
Если вы беспокоитесь за зрение вашего ребенка, то с помощью специальных исследований офтальмолог поможет определить, происходит ли ухудшение зрения из-за реакции сетчатки на свет.
Слух
Некоторая степень тугоухости характерна при всех типах мукополисахаридозов. Она может быть кондуктивной, связанной с поражением слухового нерва или являться следствием комбинации обоих типов тугоухости. Порой тугоухость усугубляется частыми ушными инфекциями. Необходимо регулярно проверять слух МПС-пациента, для того чтобы вовремя заметить ухудшения и начать лечение.
Кондуктивная тугоухость
Нормальное функционирование среднего уха зависит от наличия одинакового давления за барабанной перепонкой, в канале наружного уха и в атмосфере. Давление стабилизируется евстахиевой трубой, которая идет к среднему уху от задней части гортани. Если евстахиева труба заблокирована, давление за барабанной перепонкой падает, и перепонка сокращается. В случае если пониженное давление сохраняется, жидкость из среднего уха создает пробку и со временем становится похожа по плотности на клей. Если возможно применение легкой общей анестезии, в таких случаях делается маленький разрез барабанной перепонки (миринготомия), чтобы отсосать скопившуюся жидкость. Иногда, чтобы сохранить отверстие для доступа воздуха из канала наружного уха, в разрез вставляют маленькую вентиляционную трубку, до тех пор, пока евстахиева труба не начнет работать нормально. Такие трубки довольно легко выпадают, и, в случае, если это происходит, хирург может посоветовать Вам вставить специальную Т-образную трубку, которая держится намного дольше. Когда стоит вентиляционная трубка, скопившаяся жидкость вытекает, и слух улучшается.
Нейросенсорная тугоухость (связанная с поражением слухового нерва)
Нейросенсорная тугоухость - это потеря слуха, вызванная неспособностью улитки превращать механические колебания в слуховые нервные импульсы или же нарушениями передачи импульса от улитки в мозг. Она может развиться в результате повреждения улитки внутреннего уха, слухового нерва или слуховых центров головного мозга. Этот тип глухоты может сопровождать кондуктивную тугоухость, образуя смешанную тугоухость. И нейросенсорная, и кондуктивная тугоухость в большинстве случаев могут компенсироваться подбором слуховых аппаратов.
Общий уход
Режим питания, диета
Наука считает, что специальная диета не может помочь людям с синдромом Санфилиппо, и такие симптомы, как диарея, появляются и исчезают естественным образом. Однако некоторые родители отмечают, что изменения в питании ребенка могут уменьшить такие проблемы, как чрезмерное отделение мокроты, диарея или повышенная активность. Некоторым помогает ограничение в употреблении молока и молочных продуктов, сахара, кроме того, следует избегать продуктов с большим количеством добавок и красителей. Рекомендуется проконсультироваться с вашим врачом или диетологом, если вы планируете значительные изменения диеты, чтобы убедиться в том, что новый рацион включает все необходимые вещества. Если в результате изменения питания наступает облегчение, вы можете попробовать снова ввести в рацион исключенные продукты по одному, чтобы выяснить, какие именно продукты вызывают ухудшение.
Кормление детей с синдромом Санфилиппо обычно не вызывает проблем, однако некоторые отказываются есть еду, которую нужно жевать. Другие учатся жевать, но им очень тяжело есть комковатую еду, особенно если она смешана с более мягкой. Многие дети становятся очень разборчивыми и отказываются от некоторой еды без видимых причин. Когда дети теряют навык глотания, они начинают разбрызгивать еду и кашлять. Лучше всего подавать еду мягкой, раздавленной, в виде пюре. Вы можете помочь ребенку кушать, осторожно передвигая свою руку назад под подбородок и медленно вниз по горлу, помогая движению языка и вызывая глотание. Удушье очень опасно, и вы можете подстраховаться, гладя спину ребенка и держа его руки.
С возрастом и прогрессированием заболевания человеку иногда становится трудно глотать, и из-за этого пища или жидкость может попасть в легкие и вызывать периодически повторяющуюся пневмонию. В это время вес больного начинает снижаться, а кормление занимает все больше и больше времени. Часто очень трудно решиться на альтернативные способы кормления, такие, как гастротомическая трубка (Г-образная трубка). Консультация генетика или хирурга-педиатра поможет Вам принять верное решение.
Следует отметить, что никакая диета не сможет предотвратить накапливание мукополисахаридов, так как они производятся организмом. И поэтому ограничение употребления сахара или других пищевых компонентов не влияет на накопление ГАГ.
Удушье
Если ребенок не может жевать и ему трудно глотать, появляется риск того, что он подавится и возникнет удушье. Еда, особенно мясо, должна быть порезана на очень мелкие кусочки или приготовлена в виде пюре, и даже с этой мерой предосторожности ребенок может подавиться и начать задыхаться. Если это произошло, действуйте очень быстро! Переверните ребенка вверх ногами или уложите его на коленку вниз головой, резко ударьте три или четыре раза между плечами. Удары по спине, когда ребенок находится в положении вверх головой, могут только навредить ему, так как он может глубже вдохнуть пищу, вместо того чтобы откашлять ее.
Если у ребенка поднимется температура в течение нескольких дней после того как он подавился, проконсультируйтесь с врачом, возможно, какие-то частички пищи попали в легкие (аспирация), и надо начать лечение пневмонии, которая может развиться в таком случае.
Жевание
Так как дети с синдромом Санфилиппо все больше отдаляются от окружающего мира, они могут развлекать себя катанием и жеванием пальцев, одежды или всего, что попало к ним в руки. Так как способа остановить подобное поведение нет, лучше обеспечить ребенка набором предметов, которые можно жевать, - резиновые игрушки, детские зубные кольца, большие кубики «Лего» и т.д. В случае, если проблема становится серьезной и ребенок может повредить себе пальцы, можно закрепить на некоторое время его локти так, чтобы руки не доставали до рта.
Физиотерапия
Когда ребенок маленький и все его суставы подвижны, физиотерапия не нужна. Необходимость в физиотерапии может возникнуть при инфекционных заболеваниях органов дыхания.
По мере взросления ребенка суставы ног и лодыжек могут стать более плотными и спастическими. Гидротерапия может оказаться очень полезной для сохранения подвижности суставов. Для этой же цели рекомендуется делать упражнения на предельные движения, но они не должны быть слишком интенсивными. Следует избегать упражнений, причиняющих боль. Когда ребенок неподвижен, нужно убедиться, что он сидит с необходимой опорой, чтобы избежать неравномерного распределения давления на суставы.
Анестезия
Применение анестезии у людей с синдромом Санфилиппо требует определенного навыка, и она должна выполняться только опытным, квалифицированным анестезиологом. Вам обязательно нужно сообщить об этом учителям в школе или лицу, которое присматривает за ребенком, на случай, если вы окажетесь вне доступа. Если в критическом состоянии вы попадете в новую для вас больницу, необходимо сообщить анестезиологу, что возможны осложнения при интубации (введении дыхательной трубки), дыхательные пути могут быть очень узкими, и может понадобиться очень маленькая эндотрахеальная трубка. Сама установка такой трубки - сложный процесс, и, возможно, потребуется использование гибкого бронхоскопа, чтобы выполнить ее аккуратно. Кроме того, шея может быть весьма слабой, и изменение положения шеи во время анестезии или интубации может привести к повреждению спинного мозга. В некоторых случаях бывает трудно удалить дыхательную трубку после окончания хирургической операции. Сообщите врачам о том, что при анестезии у пациентов с МПС могут возникнуть разнообразные серьезные осложнения. Для любой плановой операции детей с МПС важно найти педиатра-анестезиолога, который имеет опыт работы с осложнениями на дыхательных путях. Рекомендуется проводить операции в региональных, а не в местных больницах. Однако при синдроме Санфилиппо возникает гораздо меньше проблем с анестезией, чем при других типах МПС.
Половая зрелость
С детьми с синдромом Санфилиппо происходят изменения, обычные для всех людей во время полового созревания.
Как сделать жизнь МПС-ребенка более комфортной
Тот, кто встречал детей с синдромом Санфилиппо, согласится, что изменить поведение такого ребенка практически невозможно. Единственный способ - насколько возможно адаптировать под ребенка семейную жизнь и по возможности делать перерывы в уходе за МПС III-ребенком для родителей и других членов семьи. Некоторые родители пытаются изменить поведение детей с помощью местных психологов, и лишь некоторые сообщают о каких-то незначительных успехах.
Адаптация жилого пространства
Родители находят полезным выделить комнату или часть комнаты специально для ребенка с синдромом Санфилиппо. Комната должна быть в пределах слышимости человека, заботящегося о ребенке, и быть безопасной для играющего без постоянного наблюдения ребенка, чтобы родители могли приготовить еду или сделать телефонный звонок в относительной тишине. Хрупкую мебель или мебель с острыми краями нужно убрать и заменить большими диванными подушками на полу. Окна должны быть закрыты усиленным стеклом или плексигласом, а полы - легко мыться. Любимые долговечные игрушки должны быть в зоне доступа ребенка. Телевизор или стереосистему можно разместить высоко на полке или прикрепить к потолку и управлять ими с помощью пульта.
Проблемы со сном
Многие дети с синдромом Санфилиппо очень неспокойны ночью и не спят дольше, чем пару часов подряд. Причина этого неизвестна. Иногда сон удается улучшить с помощью лекарств, но надо пройти путь проб и ошибок, чтобы определить, какое лекарство подходит лучше. Лекарства могут терять свою эффективность через какое-то время. Некоторые родители предпочитают использовать их дозами несколько ночей в неделю и делать перерывы в их использовании. Родителям жизненно необходимо спать, если они занимаются ребенком днем, поэтому не стесняйтесь попросить вашего врача о помощи. Некоторые родители замечают, что периоды непрерывного сна становятся более длительными, если они укладывают ребенка спать позже и соблюдают режим дня. Многие родители переживают, что ребенок проснется среди ночи, когда весь дом спит, и с ним что-нибудь случится. Некоторые родители вешают замок на внешнюю часть двери комнаты ребенка или закрепляют ворота в дверном проеме, подкладывают специальные подушки под ковер у двери, которые заставляют звонить колокольчик, если ребенок покидает комнату.
Использование матрасов на полу вместо мебели поможет предотвратить падения и повреждения ночью. Рекомендуется иметь кровати с бортиками, которые помогают задержать ребенка.
Гиперактивность
Большинство детей с синдромом Санфилиппо проходят стадию гиперактивности, когда они везде вмешиваются, их трудно контролировать, и они не чувствуют опасности. Очень сложно изменить это поведение с помощью лекарств, гораздо лучше адаптировать дом, как было описано выше. Очень ценным может оказаться двор, где у ребенка есть возможность побегать в безопасности. Это очень полезно, особенно если ребенок посещает группу или школу, где с ним занимаются различными видами деятельности. В идеале должно быть место, где ребенок сможет бегать и сохранять физическую форму так долго, как это возможно. Многие дети успокаиваются от движения машины и спокойно путешествуют.
Наслаждайтесь вашим ребенком
Жизнь ребенка с синдромом Санфилиппо отличается от жизни большинства детей, но они очаровательные личности и очень милые дети. Ребенок с синдромом подарит вам свою любовь без всяких условий совершенно бескорыстно. Они заставят вас смеяться, когда будет казаться, что вам никогда уже не захочется улыбнуться. Их любовь заразительна для всех вокруг. Они общаются с вами, даже когда теряют вербальные навыки. Их глаза очаровывают вас, их улыбка завлекает, а их дух поднимет ваш, когда вы будете думать, что уже ничего не сможет вам помочь.
Отдых
Заботиться о ребенке с тяжелой формой синдрома - очень трудная работа, и родители таких детей нуждаются в перерывах, чтобы отдохнуть. Организовать жизнь с особенными детьми так, чтобы в ней нашлось время на себя и других детей, порой бывает очень сложно. Но ведь и другие (здоровые) дети также нуждаются во внимании родителей, с ними нужно ходить на прогулки и экскурсии, которые могут быть недоступны ребенку с МПС. Многие родители пользуются услугами временных нянь или приглашают кого-то, кто может помочь им, когда это необходимо.
Информация о здравоохранении
Изучите программы по социальной защите и социальному обеспечению, специализированной медицинской помощи. Изучите эти и другие программы в вашем регионе или департаменте здравоохранения. В обязанности социальных служб и работников входит помогать вам и предоставлять дополнительную информацию и средства для вашей семьи.
Образование
Некоторые дети с синдромом Санфилиппо могут только выиграть, если будут учиться в общеобразовательной школе. Родителям важно поддерживать связь со школой, в которой учится их ребенок, и при необходимости помочь школе разработать наилучшую программу индивидуализированного обучения для своего ребенка.
Особое лечение синдрома Санфилиппо
Теоретическая основа для лечения мукополисахаридозов
Доктор Элизабет Ньюфилд доказала, что небольшое количество лизосомальных ферментов, хотя они и внутриклеточные, выделяется нормальными клетками. Смежные клетки забирают выделившийся фермент и направляют к лизосомам, где эти ферменты нормально функционируют. Было обнаружено, что биохимический дефект клеток, который является недостающим в лизосомальном ферменте, может быть скорректирован приемом небольшого количества фермента, выделенного из смежных нормальных клеток. Этот феномен, названный поперечным срезом, является базовым для всех разрабатываемых терапевтических стратегий.
Трансплантация костного мозга
Трансплантация костного мозга используется для лечения детей с мукополисахарозами. В некоторых случаях у детей с синдромом Гурлера (МПС I) наступает улучшение после такого лечения, но эта методика в настоящее время не рекомендуется для детей с синдромом Санфилиппо, так как такое лечения не дает положительных результатов при этом типе МПС.
Хотя МПС пока неизлечимы, медицина может и должна облегчать страдания больных. Ни один специалист не должен отказываться от лечения отдельных симптомов болезни, и, разумеется, необходимо, чтобы врач хорошо знал, что такое МПС.
Медицинские учреждения в России, которые занимаются вопросами диагностики и лечения МПС:
Научный Центр здоровья детей и подростков РАМН
Российская детская клиническая больница
Медико-генетический научный центр РАМН
Институт педиатрии и детской хирургии
В вашем регионе, возможно, также есть специалисты, которые занимаются мукополисахаридозами. Напишите или позвоните нам, и мы поможем найти врача в вашем городе или районе.
Данная брошюра ни в коем случае не может заменить медицинские консультации и помощь.
Общественная организация МПС
Семьи объединяются
Общественная организация помощи больным МБОО «Хантер-синдром» объединяет семьи, которые столкнулись с заболеваниями из группы мукополисахаридозов. Общество МБОО «Хантер-синдром» занимается вопросами оказания помощи больным, участвует в проведении научных исследований, образовании семей. Организация всегда готова протянуть руку помощи семьям с мукополисахаридозами, отстаивать права больных и содействовать улучшению качества медицинской помощи в нашей стране. Наша организация входит в состав группы по редким заболеваниям Общероссийского союза пациентов, активно сотрудничает с российскими и международными общественными организациями.
В ближайшее время мы планируем издавать ежеквартальный информационный бюллетень о детях и взрослых с мукополисахаридозами, сообщать информацию о разнообразных конференциях и встречах, организованных обществом, где встречаются семьи пациентов и ведущие специалисты в области МПС, издавать ежегодный справочник членов организации, что поможет семьям из разных городов найти друг друга.
Для дальнейшей информации или для вступления в общество обращайтесь на наш сайт:
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое мочеполовые инфекции?
Под инфекционными заболеваниями понимают патологии, которые вызываются определенными микроорганизмами, и протекают с развитием воспалительной реакции, которая может закончиться полным выздоровлением или хронизацией процесса, когда периоды относительного благополучия чередуются с обострениями.Какие заболевания к ним относятся?
Зачастую пациенты и некоторые медицинские работники ставят знак равенства между мочеполовыми инфекциями и заболеваниями. Однако такие представления не совсем точно отражают суть каждого термина. Всемирная организация здравоохранения рекомендует относить к мочеполовым инфекциям конкретные клинические нозологии, при которых поражается орган половой или мочевыделительной системы. Причем возбудители могут быть различными. А к заболеваниям, передающимся половым путем относят группу, которая имеет соответствующий путь распространения, но может поражать многие органы, причем разделение инфекций определяется согласно типу возбудителя. Таким образом, речь идет о классификациях по разному признаку. Согласно рекомендациям Всемирной организации здравоохранения, под мочеполовыми инфекциями понимать следующие заболевания:- уретрит (воспаление мочеиспускательного канала);
- цистит (воспаление мочевого пузыря);
- пиелонефрит или гломерулонефрит (воспаление почек);
- аднексит (воспаление яичников);
- сальпингит (воспаление маточных труб);
- эндометрит (воспаление слизистой матки);
- баланит (воспаление головки полового члена);
- баланопостит (воспаление головки и крайней плоти полового члена);
- простатит (воспаление предстательной железы);
- везикулит (воспаление семенных пузырьков);
- эпидидимит (воспаление придатка яичка).
Какие возбудители вызывают мочеполовые инфекции?
 Мочеполовые инфекции могут вызываться огромным количеством микроорганизмов, среди которых есть чисто патогенные и условно-патогенные. Патогенные микробы всегда вызывают инфекционное заболевание, и никогда не находятся в составе нормальной микрофлоры человека. Условно-патогенные микроорганизмы в норме являются частью микрофлоры, но не вызывают инфекционно-воспалительного процесса. При наступлении каких-либо предрасполагающих факторов (падение иммунитета , тяжелые соматические заболевания, вирусная инфекция, травмирование кожи и слизистых, и др.) условно-патогенные микроорганизмы становятся патогенными, и приводят к инфекционно-воспалительному процессу.
Мочеполовые инфекции могут вызываться огромным количеством микроорганизмов, среди которых есть чисто патогенные и условно-патогенные. Патогенные микробы всегда вызывают инфекционное заболевание, и никогда не находятся в составе нормальной микрофлоры человека. Условно-патогенные микроорганизмы в норме являются частью микрофлоры, но не вызывают инфекционно-воспалительного процесса. При наступлении каких-либо предрасполагающих факторов (падение иммунитета , тяжелые соматические заболевания, вирусная инфекция, травмирование кожи и слизистых, и др.) условно-патогенные микроорганизмы становятся патогенными, и приводят к инфекционно-воспалительному процессу.Чаще всего мочеполовые инфекции вызываются следующими патогенными микроорганизмами:
- гонококк;
- уреаплазма;
- хламидия;
- трихомонада;
- бледная трепонема (сифилис);
- палочки (кишечная палочка, синегнойная палочка);
- грибки (кандидоз);
- клебсиеллы;
- листерии;
- колиформные бактерии;
- протей;
- вирусы (герпес , цитомегаловирус, папилломавирус и т. д.).
Классификация инфекций: специфические и неспецифические
Разделение инфекции мочеполовых органов на специфическую и неспецифическую основано на типе воспалительной реакции, развитие которой провоцирует микроорганизм-возбудитель. Так, ряд микробов формируют воспаление с отличительными чертами, присущими только этому возбудителю и этой инфекции, поэтому ее называют специфической. Если микроорганизм вызывает обычное воспаление без каких-либо специфических симптомов и особенностей течения, то речь идёт о неспецифической инфекции.К специфическим инфекциям мочеполовых органов относят, вызванные следующими микроорганизмами:
1.
Гонорея .
2.
Трихомониаз .
3.
Сифилис .
4.
Микст-инфекция.
Это означает, что например уретрит, вызванный сифилисом или гонореей, является специфическим. Микст-инфекция – это сочетание нескольких возбудителей специфической инфекции с формированием тяжелого воспалительного процесса.
Неспецифические инфекции мочеполовой сферы обусловлены следующими микроорганизмами:
- кокки (стафилококки, стрептококки);
- палочки (кишечная, синегнойная палочка);
- вирусы (например, герпес, цитомегаловирус и т.д.);
- хламидии;
- гарднереллы;
- грибки рода Кандида.
Пути заражения
 Сегодня выделено три основных группы путей, при которых возможно заражение мочеполовыми инфекциями:
Сегодня выделено три основных группы путей, при которых возможно заражение мочеполовыми инфекциями:
1. Опасный сексуальный контакт любого типа (вагинальный, оральный, анальный) без использования барьерных контрацептивов (презерватив).
2. Восхождение инфекции (попадание микробов с кожи в уретру или влагалище, и подъем до почек или яичников) в результате пренебрежения правилами гигиены.
3. Перенос с током крови и лимфы из других органов, в которых имеются различные заболевания воспалительного генеза (кариес , воспаление легких , грипп, колит , энтерит , ангина и т. д.).
Многие патогенные микроорганизмы имеют сродство к какому-либо определенному органу, воспаление которого они и вызывают. Другие микробы имеют сродство к нескольким органам, поэтому могут формировать воспаление либо в одном, либо в другом, либо во всех сразу. Например, ангина часто вызывается стрептококком группы В, который имеет сродство к тканям почек и миндалин , то есть способен вызывать гломерулонефрит или ангину. По каким причинам данный вид стрептококка поселяется в гландах или почках, на сегодняшний день не выяснено. Однако, вызвав ангину, стрептококк может с током крови добраться до почек, и спровоцировать еще и гломерулонефрит.
Различия в протекании мочеполовых инфекций у мужчин и женщин
Мужчины и женщины имеют разные половые органы, что понятно и известно всем. Строение органов мочевыделительной системы (мочевой пузырь, мочеиспускательный канал) также имеет существенные различия и разные окружающие ткани.Вследствие скрытых форм протекания мочеполовой инфекции женщины чаще мужчин являются носителями заболеваний, зачастую сами не подозревая об их наличии.
Общие признаки
 Рассмотрим симптомы и особенности протекания наиболее распространенных мочеполовых инфекций. Любая мочеполовая инфекция сопровождается развитием следующих симптомов:
Рассмотрим симптомы и особенности протекания наиболее распространенных мочеполовых инфекций. Любая мочеполовая инфекция сопровождается развитием следующих симптомов:- болезненность и неприятные ощущения в органах мочеполовой системы;
- ощущение покалывания;
- наличие выделений из влагалища у женщин, из уретры - у мужчин и женщин;
- различные расстройства мочеиспускания (жжение, зуд, затруднение, учащение и т. д.);
- появление необычных структур на наружных половых органах (налеты, пленка, пузырьки, папилломы , кондиломы).
1. Гнойное отделяемое уретры или влагалища.
2. Частое мочеиспускание при гонорее или трихомонозе.
3. Язвочка с плотными краями и увеличенные лимфоузлы при сифилисе.
Если инфекция неспецифическая, то симптомы могут быть более стертыми, менее заметными. Вирусная инфекция приводит к появлению неких необычных структур на поверхности наружных половых органов – пузырьков, язвочек, кондилом и т.д.
Симптомы и особенности течения различных инфекций мочеполовых органов
А теперь рассмотрим подробнее, как проявляется та или иная инфекция органов мочеполовой системы, чтобы вы смогли сориентироваться и вовремя обратиться к врачу за квалифицированной помощью.Уретрит
Данное состояние является воспалением мочеиспускательного канала. Уретрит развивается остро, и проявляется следующими неприятными симптомами:- жжение и резкая сильная боль в процессе мочеиспускания ;
- чувство неполного опорожнения мочевого пузыря;
- усиление жжения и боли ближе к концу процесса мочеиспускания;
- ощущение жжения локализуется у женщин преимущественно в области окончания уретры (снаружи), а у мужчин - по всей длине мочеиспускательного канала;
- частые позывы помочиться через 15-20 минут;
- появление выделений из уретры слизистого или слизисто-гнойного характера, которые вызывают красноту поверхности кожи промежности или полового члена вокруг наружного отверстия мочеиспускательного канала;
- появление капель крови в конце процесса мочеиспускания;
- слипание наружного отверстия уретры;
- болезненность при эрекции у мужчин;
- появление лейкоцитов в большом количестве в общем анализе мочи;
- мутная моча цвета "мясных помоев".
Уретрит развивается при попадании микроорганизма в просвет мочеиспускательного канала в результате полового сношения любого типа (орального, вагинального или анального), заноса микроба с поверхности кожи промежности, игнорирования мероприятий личной гигиены , или в результате приноса бактерий с кровью или лимфой. Путь заноса инфекционного агента с кровью и лимфой в уретру чаще всего наблюдается при наличии хронических очагов инфекции в организме, например, пародонтита или тонзиллита .
Уретрит может протекать остро, подостро и торпидно. При остром течении уретрита все симптомы выражены сильно, клиническая картина яркая, человек испытывает значительное ухудшение качества жизни. Подострая форма уретрита характеризуется не слишком выраженными симптомами, среди которых превалируют легкое жжение, покалывание при мочеиспускании и ощущение зуда. Остальные симптомы могут полностью отсутствовать. Торпидная форма уретрита характеризуется периодическим ощущением легкого дискомфорта в самом начале акта мочеиспускания. Торпидная и подострая формы уретрита представляют определенные затруднения для диагностики. Из уретры патогенный микроб может подняться выше, и вызвать цистит или пиелонефрит.
После начала уретрит протекает с поражением слизистой оболочки мочеиспускательного канала, в результате которого эпителий перерождается в другой вид. Если вовремя начать терапию, то уретрит можно полностью вылечить. В итоге, после излечения или самоизлечения, слизистая оболочка уретры восстанавливается, но только частично. К сожалению, некоторые участки измененной слизистой оболочки мочеиспускательного канала останутся навсегда. Если излечения уретрита не произошло, то процесс переходит в хронический.
Хронический уретрит протекает вяло, чередуются периоды относительного спокойствия и обострений, симптомы которых такие же, как и при остром уретрите. Обострение может иметь различные степени выраженности, а следовательно, различную интенсивность симптомов. Обычно пациенты ощущают легкое жжение и покалывание в уретре в процессе мочеиспускания, зуд, небольшое количество выделений слизисто-гнойного характера и склеивание наружного отверстия уретры, особенно после ночного сна. Может также наблюдаться увеличение частоты походов в туалет.
Уретрит чаще всего вызывается гонококками (гонорейный), кишечной палочкой, уреаплазмой или хламидиями.
Цистит
 мочевого пузыря . Цистит может развиваться вследствие воздействия целого ряда неблагоприятных факторов:
мочевого пузыря . Цистит может развиваться вследствие воздействия целого ряда неблагоприятных факторов:- нерегулярное выделение мочи (застой);
- новообразования в мочевом пузыре;
- питание с большим количеством в диете копченых, соленых и пряных продуктов;
- прием алкоголя;
- игнорирование правил личной гигиены;
- занос инфекционного агента из других органов (например, почек или уретры).
Цистит, как любой другой воспалительный процесс, может протекать в острой или хронической форме.
Острый цистит проявляется следующими симптомами:
- частое мочеиспускание (через 10 – 15 минут);
- небольшие порции выделяемой мочи;
- мутная моча;
- болезненность при мочеиспускании;
- боли различного характера, расположенные над лобком, усиливающиеся к окончанию мочевыделения.
Обычно цистит протекает остро, и хорошо подвергается терапии. Поэтому развитие повторного цистита через некоторое время после первичной атаки обусловлено вторичным инфицированием. Однако острый цистит может закончиться не полным излечением, а хронизацией процесса.
Хронический цистит протекает с чередованием периодов благополучия и периодическими обострениями, симптомы которых идентичны проявлениям острой формы заболевания.
Пиелонефрит
Данное заболевание представляет собой воспаление лоханок почек . Первая манифестация пиелонефрита часто развивается в период беременности, когда почка сжимается увеличивающейся маткой . Также в период беременности почти всегда обостряется хронический пиелонефрит. Помимо этих причин, пиелонефрит может формироваться вследствие заноса инфекции из мочевого пузыря, уретры, или из других органов (например, при ангине, гриппе или пневмонии). Пиелонефрит может развиваться в обеих почках одновременно, или поражать только один орган.Первый приступ пиелонефрита обычно протекает остро, и характеризуется наличием следующих симптомов:
- болезненность на боковой поверхности талии и живота;
- чувство потягивания в животе;
- в анализе мочи выявляются лейкоциты, бактерии или цилиндры.
Вагинит
 Данное заболевание представляет собой воспаление слизистой оболочки влагалища. Чаще всего вагинит сочетается с воспалением преддверия влагалища. Такой симптомокомплекс называнется вульвовагинитом . Вагинит может развиваться под воздействием многих микробов – хламидий, гонококков, трихомонад, грибков и т. д. Однако вагинит любой причины характеризуется следующими симптомами:
Данное заболевание представляет собой воспаление слизистой оболочки влагалища. Чаще всего вагинит сочетается с воспалением преддверия влагалища. Такой симптомокомплекс называнется вульвовагинитом . Вагинит может развиваться под воздействием многих микробов – хламидий, гонококков, трихомонад, грибков и т. д. Однако вагинит любой причины характеризуется следующими симптомами:- необычные выделения из влагалища (увеличение количества, изменения цвета или запаха);
- зуд, ощущение раздражения влагалища;
- давление и чувство распирания влагалища;
- боль при половом контакте;
- боль в процессе мочеиспускания;
- легкая кровоточивость;
- краснота и отечность вульвы и влагалища.
1. Вагинит, вызванный гонококком, вызывает появление густых выделений, имеющих гнойный характер и изжелта-белый цвет.
2. Вагинит трихомонадной природы характеризуется выделениями пенистой структуры, окрашенными в зеленовато-желтый цвет.
3. Кокковый вагинит приводит к выделениям изжелта-белого цвета.
4. Кандидозный вагинит характеризуется творожистыми выделениями, окрашенными в серо-белый цвет.
5. Гарднереллез придает запах тухлой рыбы влагалищным выделениям.
Острый вагинит характеризуется сильной выраженностью симптомов, а хронический – более стертыми признаками. Хроническая форма заболевания длится много лет, рецидивируя на фоне вирусных инфекций, переохлаждений, принятия алкоголя, в период месячных или беременности.
Аднексит
Данное заболевание представляет собой воспаление яичников у женщин, которое может протекать остро или хронически. Острый аднексит характеризуется следующими симптомами:- болезненность в области поясницы;
- повышение температуры;
- напряженная брюшная стенка в нижней части;
- надавливание на живот болезненно;
- головная боль;
- различные расстройства мочеиспускания;
- нарушение менструального цикла ;
- боль при половом акте.
- появление болезненности при месячных;
- увеличение их количества;
- увеличение длительности кровотечения;
- Редко менструации укорачиваются и становятся скудными.
Сальпингит
Данное заболевание представляет собой воспаление маточных труб, которое может провоцироваться стафилококками, стрептококками, кишечной палочкой, протеем, гонококками, трихомонадами, хламидиями и грибками. Обычно сальпингит является результатом действия нескольких микробов одновременно.Микробы в маточные трубы могут быть привнесены из влагалища, аппендикса, сигмовидной кишки, или из других органов, с током крови или лимфы. Сальпингит острого характера проявляется следующими симптомами:
- боль в крестце и нижней части живота;
- распространение боли в прямую кишку;
- подъем температуры;
- слабость;
- головная боль;
- расстройства мочеиспускания;
- увеличение количества лейкоцитов в крови.
Простатит
 Данное заболевание представляет собой воспаление предстательной железы мужчин. Простатит очень часто имеет хроническое течение, а острое встречается достаточно редко. Мужчин беспокоят выделения из уретры, которые возникают в процессе дефекации или мочеиспускания. Также имеются крайне неприятные ощущения, которые невозможно точно описать и характеризовать. Они сочетаются с зудом в мочеиспускательном канале, болезненностью промежности , мошонки, паха, лобка или крестца. Утром пациенты отмечают слипание наружной части мочеиспускательного канала. Зачастую простатит приводит к учащению количества мочеиспусканий в ночное время.
Данное заболевание представляет собой воспаление предстательной железы мужчин. Простатит очень часто имеет хроническое течение, а острое встречается достаточно редко. Мужчин беспокоят выделения из уретры, которые возникают в процессе дефекации или мочеиспускания. Также имеются крайне неприятные ощущения, которые невозможно точно описать и характеризовать. Они сочетаются с зудом в мочеиспускательном канале, болезненностью промежности , мошонки, паха, лобка или крестца. Утром пациенты отмечают слипание наружной части мочеиспускательного канала. Зачастую простатит приводит к учащению количества мочеиспусканий в ночное время.К какому врачу обращаться при мочеполовых инфекциях?
Мужчины при подозрении на наличие мочеполовой инфекции должны обращаться к врачу-урологу (записаться) , так как данный специалист занимается диагностикой и лечением инфекционных заболеваний органов и мочевыделительной, и половой систем у представителей сильного пола. Однако, если признаки инфекции появились после потенциально опасного полового контакта , то наиболее вероятно венерическое заболевание , и в таком случае мужчины могут обращаться к врачу-венерологу (записаться) .Что касается женщин, то при мочеполовых инфекциях им придется обращаться к врачам разных специальностей, в зависимости от того, какой именно орган оказался вовлечен в воспалительный процесс. Так, если имеется воспаление половых органов (сальпингит, вагинит и др.), то нужно обращаться к врачу-гинекологу (записаться) . Но если воспалительный процесс охватывает мочевыделительные органы (уретрит, цистит и др.), то следует обращаться к урологу. Характерными признаками поражения органов мочевыводящего тракта являются частое мочеиспускание, ненормальная моча (мутная, с примесью крови , цвета мясных помоев и т.д.) и боли, рези или жжение при мочеиспускании . Соответственно, при наличии подобных симптомов женщине необходимо обратиться к урологу. Но если у женщины имеются ненормальные выделения из влагалища, частые, но не слишком болезненные мочеиспускания, а моча имеет вполне нормальный вид, то это свидетельствует об инфекции половых органов, и в такой ситуации следует обращаться к врачу-гинекологу.
Какие анализы и обследования может назначить врач при мочеполовых инфекциях, протекающих с воспалением определенных органов?
При любой мочеполовой инфекции у мужчин и женщин, вне зависимости от того, какой именно орган оказался вовлечен в воспалительный процесс, важнейшей задачей диагностики является выявление патогенного микроорганизма, ставшего причиной инфекции. Именно с этой целью назначается большая часть лабораторных анализов . Причем часть этих анализов одинакова для мужчин и женщин, а часть – различна. Поэтому рассмотрим по-отдельности, во избежание путаницы, какие анализы врач может назначить мужчине или женщине при подозрении на мочеполовые инфекции с целью выявления возбудителя.Женщинам, в первую очередь, обязательно назначается общий анализ мочи , анализ мочи по Нечипоренко (записаться) , анализ крови на сифилис (МРП) (записаться) , мазок из влагалища и шейки матки на флору (записаться) , так как именно эти исследования позволяют сориентироваться, идет ли речь о воспалении мочевыделительных или половых органов. Далее, если выявлено воспаление мочевыделительных органов (наличие лейкоцитов в моче и пробе Нечипоренко), врач назначает микроскопию мазка из уретры (записаться) , а также бактериологический посев мочи (записаться) , мазка из уретры и мазка из влагалища с целью идентификации возбудителя инфекционно-воспалительного процесса. Если же выявлено воспаление половых органов, то назначается бактериологический посев отделяемого влагалища и шейки матки.
Если микроскопия и бактериологический посев не позволили выявить возбудителя инфекции, то врач при подозрении на инфекцию мочевыделительных органов назначает анализ крови или мазка из уретры на половые инфекции (записаться) (гонорея (записаться) , хламидиоз (записаться) , гарднереллез, уреаплазмоз (записаться) , микоплазмоз (записаться) , кандидоз, трихомониаз) методом ПЦР (записаться) или ИФА. Если же подозревается инфекция половых органов, то назначается анализ крови или мазка из влагалища/шейки матки на половые инфекции методом ПЦР или ИФА.
Наилучшей точностью для выявления инфекции обладает анализ мазка из уретры методом ПЦР, поэтому при возможности выбора лучше всего произвести это исследование. Если же это невозможно, то берут кровь для анализа методом ПЦР. Анализ крови и мазка из уретры/влагалища методом ИФА уступает по точности ПЦР, поэтому его рекомендуется использовать только в тех случаях, когда невозможно произвести ПЦР.
Когда возбудителя половой инфекции не удается выявить, но налицо вялотекущий воспалительный процесс, врач назначает тест-провокацию, который заключается в создании стрессовой ситуации для организма, чтобы заставить микроб «выйти» в просвет мочеполовых органов, где его можно будет обнаружить. Для теста-провокации обычно врач просит вечером съесть несовместимые продукты – например, соленую рыбу с молоком и т.д., а наутро берет мазки из уретры и влагалища для бактериологического посева и анализов методом ПЦР.
Когда микроб-возбудитель воспалительного процесса будет обнаружен, врач сможет подобрать необходимые антибиотики для его уничтожения и, соответственно, излечения инфекции. Однако, помимо анализов, для оценки состояния органов и тканей при мочеполовых инфекциях врач дополнительно назначает инструментальные методы диагностики. Так, при воспалении половых органов женщинам назначается УЗИ органов малого таза () мазка из уретры, секрета простаты и мочи. Если при помощи данных методов не удается обнаружить возбудитель воспалительного процесса в мочеполовых органах, то назначается анализ секрета простаты, мазка из уретры или крови на половые инфекции (хламидиоз, уреаплазмоз, микоплазмоз, трихомониаз, гонорея и др.) методами ИФА или ПЦР. При этом, если по результатам осмотра через задний проход врач склоняется к тому, что воспалительный процесс локализован в половых органах (простатит, везикулит, эпидидимит), то назначает анализ секрета простаты или крови. Но при подозрении на инфекционный процесс в мочевыделительных органах (цистит, пиелонефрит), врач назначает анализ крови или мазка из уретры методами ПЦР или ИФА.
Помимо лабораторных анализов, для уточнения диагноза и оценки состояния органов и тканей при подозрении на мочеполовые инфекции у мужчин, врач назначает урофлоуметрию (записаться) , спермограмму (записаться) , УЗИ предстательной железы (записаться) или семенных пузырьков с определением остаточного количества мочи в мочевом пузыре и УЗИ почек. Если подозревается воспалительный процесс в мочевом пузыре или почках, то дополнительно могут также назначаться цистоскопия, цистография, экскреторная урография, томография.
Принципы лечения
 Терапия мочеполовых инфекций имеет несколько аспектов:
Терапия мочеполовых инфекций имеет несколько аспектов:
1. Необходимо использовать этиотропную терапию (препараты, убивающие микроб-возбудитель).
2. По возможности применять иммуностимулирующие медикаменты .
3. Рационально комбинировать и принимать ряд лекарств (например, обезболивающие), которые уменьшают неприятные симптомы, значительно снижающие качество жизни.
Выбор конкретного этиотропного препарата (антибиотика, сульфаниламида, уроантисептика) определяется видом микроба-возбудителя и особенностями патологического процесса: его остротой, локализацией, объемом поражения. В некоторых сложных случаях микст-инфекции потребуется хирургическое вмешательство, в ходе которого пораженный участок удаляется, поскольку микробы, вызвавшие патологический процесс, очень трудно обезвредить, и остановить дальнейшее распространение инфекции. В зависимости от тяжести инфекции мочеполовых органов, лекарственные препараты могут приниматься через рот, вводиться внутримышечно или внутривенно.
Помимо системных антибактериальных средств, при лечении мочеполовых инфекций часто применяют местные антисептические средства (раствор марганцовки, хлоргексидин , раствор йода и др.), которыми обрабатывают пораженные поверхности органов.
Если имеется подозрение на тяжелую инфекцию, вызванную несколькими микроорганизмами, врачи предпочитают вводить внутривенно сильные антибиотики – Ампициллин , Цефтазидим и др. Если имеет место уретрит или цистит без осложнений, то вполне достаточно пройти курс приема таблеток Бактрим или Аугментин .
Когда человек заразился повторно после полного излечения - курс лечения идентичен курсу при первичном остром инфицировании. Но если речь идет о хронической инфекции, то курс лечения будет более длительным – не менее 1,5 месяцев, поскольку более короткий период приема лекарственных препаратов не позволяет полностью удалить микроб и остановить воспаление. Чаще всего повторное инфицирование наблюдается у женщин, поэтому представительницам слабого пола рекомендуют после полового контакта для профилактики использовать антисептические растворы (например, хлоргексидин). У мужчин же, как правило, в простате сохраняется возбудитель инфекции довольно долгое время, поэтому у них чаще имеют место рецидивы, а не повторные заражения.
, Амосин, Неграм, Макмирор , Нитроксолин, Цедекс, Монурал.
Контроль над излеченностью
После курса лечения любой инфекционной патологии мочеполовых органов необходимо сделать контрольный бактериологический посев мочи на среду. В случае хронической инфекции посев нужно повторить спустя три месяца после окончания курса терапии.Возможные осложнения
Уретрит может осложниться следующими патологиями: способны провоцировать следующие осложнения:- бесплодие;
- нарушение мочеиспускания.
Мочеполовая система мужчины включает в себя две разные, функционально и морфологически связанные друг с другом структуры. В каждой из них присутствуют определенные органы, выполняющие те или иные задачи. Далее рассмотрим подробнее, каково строение мочеполовой системы мужчины. В статье будут описаны задачи, которые она выполняет, а также некоторые патологии.
Общие сведения
Система включает в себя органы, образующие и затем выводящие мочу. Это одна из имеющихся структур. Вторая - половая. Она отвечает за репродуктивную функцию. Строение мочеполовой системы мужчины схоже с женской в части, отвечающей за от скопившихся шлаков. В этой зоне присутствуют 2 почки. Эти органы имеют бобовидную форму. Они располагаются на одном уровне с поясничными (верхними) позвонками. Кроме почек, в очищении крови участвуют почечные лоханки, мочеточники, пузырь и мочеиспускательный канал.
Яички
Мочеполовая система мужчины включает в себя эти парные органы, отвечающие за выработку сперматозоидов и гормона тестостерона. Благодаря этому формируется влечение. Также гормоны влияют на образование половых признаков. Органы образуются уже во внутриутробном периоде. Первоначально они формируются в брюшной полости (верхней ее части). Затем постепенно органы выходят в мошонку. Способность к перемещению, однако, сохраняется у них на протяжении всей жизни. Это возможно за счет мышечных сокращений. Такая способность обеспечивает надежную защиту от резких воздействий температурных перепадов и физического перенапряжения. В ряде случаев опущение яичка не завершается к моменту рождения. Эту ситуацию можно исправить хирургическими методами. Если не произвести вмешательство и коррекцию до пяти лет, то это чревато бесплодием. Кожным вместилищем яичек является мошонка. Она обеспечивает защиту от вероятных травм. В придатке яичка, представленном в виде небольшого канала, располагаются сперматозоиды. Здесь они продолжают свое созревание и приобретают постепенно нужную подвижность.

Уретра (семявыносящий проток)
Это образование является продолжением придатков яичка. Наряду с кровеносными сосудами крупного калибра проток формирует семенной канат, имеющий сравнительно большую длину. Он исходит из мошонки, идет по паховой складке в брюшную полость до самого основания простаты. В районе канат расширяется, переходя в ампулу. В этом участке происходит скопление сперматозоидов вплоть до начала эякуляции.
Предстательная железа
В этом органе осуществляется выработка специального секрета. Он помогает сперматозоидам сохранять свою активность. В кроме того, семявыносящий проток и мочеиспускательный канал объединяются. За счет высокой степени упругости мышечного кольца, расположенного на выходе из простаты, исключается проникновение спермы в мочевой пузырь во время эякуляции. То же самое актуально и для другого процесса. Во время семяизвержения моча не попадает в уретру.
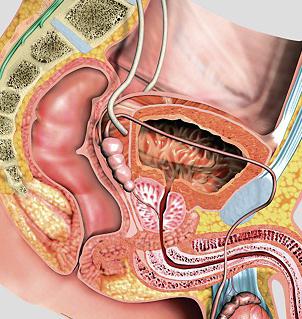
Прочие составляющие
Мочеполовая система мужчины включает в себя семенные пузырьки. Это небольшие железы, вырабатывающие жидкость, присутствующую в сперме и составляющую порядка 95% от общего ее объема. Пузырьки имеют выделительные канальцы. Они объединены с Железа Купера осуществляет выработку смазки, облегчающей перемещение спермы во время сексуального контакта. Такова в целом анатомия мочеполовой системы мужчины. При напряжении мускулатуры промежности осуществляется полноценная эякуляция.
Некоторые болезни мочеполовой системы у мужчин

Это такие недуги:
- Аденома простаты.
- Аспермия.
- Отек мошонки.
- Воспаление мочеполовой системы у мужчин (баланопостит, например).
- Гидроцеле (водянка оболочек яичка).
- Кавернит.
- Киста семенного канатика.
- Криптозооспермия.
- Короткая уздечка.
- Гипоспадия.
- Бесплодие.
Вот таков список. Это далеко не все болезни мочеполовой системы у мужчин. Те или иные патологии обусловлены разнообразными причинами. Рассмотрим некоторые из них далее.
Основные провоцирующие факторы
У мужчин считаются наиболее распространенной причиной развития многих патологий. Они, в свою очередь, подразделяются на неспецифические и специфические. К первым относятся стрептококки, стафилококки, кишечная палочка, вирусы (герпес, ОРЗ, грипп, цитомегаловирус, опоясывающий лишай), хламидии, микоплазмы и прочие. Среди специфических инфекций выделяют трихомонады, гонококк, бледную трепонему, микобактерию туберкулеза. Все перечисленные микроорганизмы провоцируют уретриты, простатиты, воспаление мочеполовой системы у мужчин и прочие патологии.

Онкология
Об этом тоже следует упомянуть. Эти заболевания мочеполовой системы у мужчин обусловлены дисбалансом в циркуляции половых гормонов. Эти нарушения, в свою очередь, спровоцированы возрастными изменениями. Среди прочих факторов, повышающих риск развития онкологических патологий, нужно отметить генетическую предрасположенность, большой объем потребляемых жиров животного происхождения. Чаще всего злокачественные образования выявляются у представителей негроидной расы. Вместе с этим следует отметить, что к причинам, по которым развивается аденома простаты, указанные выше факторы, а также курение, сексуальная активность, диабет, гипертензия, поражения печени не относятся.
Прочие патологии
Факторы, провоцирующие опухоли яичка, - крипторхизм, травмы, облучения (ионизирующее и микроволновое), фимоз и воспалительные процессы хронического течения. К последним следует отнести застойные явления, обусловленные пониженной или повышенной сексуальной активностью. При этом последняя может сопровождаться прерыванием акта, курением, злоупотреблением алкоголя. Патологии прочих структур и органов также могут провоцировать заболевания мочеполовой системы у мужчин. К ним относят гипертонию, атеросклероз, диабет (сахарный), депрессии, неврозы, ожирение, травмы и поражения спинного мозга и позвоночника. Снижение сексуальной активности может быть также вызвано приемом ряда препаратов.
Мочеполовая система мужчины: симптомы патологий
Признаки нарушений деятельности структуры условно подразделяются специалистами на несколько категорий.
К первой группе следует отнести изменения в наружных половых органах, выявляемые при пальпации и осмотре. Так, к примеру, в процессе обследования легко обнаружить микропению (размер органа в состоянии эрекции меньше 9 см), мегалопенис (как проявление гиперактивности в коре надпочечников), патологическое увеличение пениса (на фоне приапизма, если пальпация сопровождается болезненностью, то вероятна травма), искривления ствола (при болях возможен синдром Пейрони). При осмотре также может быть заметно явное изменение размера мошонки. Увеличение, в частности, бывает дву- и односторонним. При появлении боли в процессе ощупывания следует принимать во внимание вероятность воспалительного процесса в яичках или их придатках. Если болезненности нет, то это может свидетельствовать о гидроцеле либо слоновости. При отсутствии в мошонке обоих яичек вероятен крипторхизм или агенезия.

Следующая категория симптомов - это общие проявления. К ним можно, например, отнести лихорадку. При этом состоянии отмечается повышение температуры на фоне воспалительного процесса. К общим признакам относят снижение массы тела (на почве злокачественных образований), гинекомастию (может выступать в качестве следствия эстрогенотерапии при раке простаты). Следующий достаточно распространенный симптом - это боль. На фоне тех или иных патологий она может локализовываться в области паха (в наружных органах и промежности). При уретрите в острой форме болезненность сопровождает процесс мочеиспускания. Как правило, она мучительна и имеет резкий характер. На фоне фиброзной индурации выявляются ноющая боль и искривление члена. Еще одним распространенным проявлением патологий является расстройство процесса мочеиспускания. В частности, в ночное время пациентов беспокоят частые позывы (на фоне опухолей простаты), недержание (при аденоме), затруднения при опорожнении, полиурия. Еще одним симптомом является изменение прозрачности и цвета мочи. Она может стать мутной. Как правило, такое проявление характерно для воспалительных патологий. На фоне злокачественных новообразований может появиться кровь при опорожнении. Также симптомом считается изменение спермы или патологическое выделение из уретры. Гной появляется при уретрите. Имеет место постоянное либо частое выделение спермы из уретры без эякуляции, оргазма, эрекции (сперматорея). При патологиях часто появляется после акта дефекации либо мочеиспускания секрет простаты, но без примеси сперматозоидов (простаторея).
Изменение спермы
В 1 мл эякулята в норме присутствует не меньше 20 млн сперматозоидов. Более половины из них подвижны. При закупорке семявыводящего протока имеет место отсутствие эякуляции при сексуальном контакте - асперматизм. При недостаточном количестве (меньше 20 млн) диагностируют олигозооспермию. Эта патология может развиться вследствие инфекций, крипторхизма, гипоплазии или недоразвития яичек. Провоцирующими факторами выступают никотин, наркотики и алкоголь. В случае меньшего количества подвижных сперматозоидов диагностируется астенозооспермия, при наличии половых клеток с недостаточной морфологией выявляют тератозооспермию. При отсутствии в эякуляте сперматозоидов на фоне варикоцеле, атрофии семенных канальцев, при воспалениях диагностируют азооспермию. При наличии нормального количества сперматозоидов (но не обладающих подвижностью) и при отсутствии возможности к их восстановлению говорят о некроспермии. На фоне рака простаты, везикулита диагностируется гемоспермия. В этом случае в сперме обнаруживается кровь.
Диагностика
При наличии патологий воспалительного характера назначается несколько исследований. Одним из них является анализ крови. На фоне воспалений будет отмечаться повышенная концентрация лейкоцитов, увеличение СОЭ. Анализ мочи позволит выявить микроорганизмы - возбудители патологий. При диагностике заболеваний простаты особое место занимает пальцевое трансректальное исследование. В ходе этой процедуры определяются размеры железы, ее контуры, наличие/отсутствие очагов размягчения/уплотнения. Вместе с этим специалист получает секрет простаты, который также впоследствии исследуется. Эндоскопические методы позволяют обследовать слизистую мочеиспускательного канала. Достаточно широко применяются МРТ, КТ, рентгеновские способы исследования. УЗИ мочеполовой системы у мужчин позволяет диагностировать патологические изменения в простате, яичке и его придатках. Выявление осуществляется с использованием сексологического теста, лабораторных исследований на гормоны, гонадотропные соединения. Также обследуют сосуды члена, проводят кавернозографию, электромиографию. Своевременная и правильная диагностика позволяет осуществить лечение мочеполовой системы у мужчин наиболее эффективно.

Терапевтические и профилактические мероприятия
О чем здесь следует сказать? Лечение мочеполовой системы у мужчин подбирается строго индивидуально в каждом конкретном случае. Терапевтические мероприятия направлены на устранение причин и облегчение проявлений патологии. При сильных болях специалист может назначить анальгетики или спазмолитики. В случае инфекционного поражения врач порекомендует антибиотик. Препарат подбирается в соответствии с результатами анализов, выявляющих возбудителя и его чувствительность. В некоторых случаях может потребоваться хирургическое вмешательство. В качестве профилактики следует исключить из повседневной жизни негативные факторы, в том числе способствующие развитию онкологии (микроволновое излучение, например). Необходимо пересмотреть свой режим, отказаться от вредных привычек, устранить патологии других систем и органов. После 40 лет рекомендованы ежегодные профилактические осмотры, включающие в себя лабораторные и инструментальные диагностические мероприятия.
Мочеполовая система мужчины представляет собой интеграцию двух систем организма: мочевыделительной и половой. Хотя взаимосвязь двух систем очевидна, функциональность каждой из них имеет свои особенности.
Какие функции выполняет мочеполовая система мужчин
Функциональность системы мочевыделения сводится к следующим особенностям:
- Экскреция из организма продуктов метаболизма и химических веществ, поступившим извне.
- Процесс образования мочи в почечных нефронах увязан с поддержанием стабильности внутренней среды организма (поддержание рН=7,35) с балансом анионов и катионов.
- Формирование нормального водно-солевого метаболизма в организме.
- Эндокринная функция отдельных почечных структур, благодаря которым выделительная система принимает участие в нормализации артериального давления сосудов системы кровообращения.
Недостаточная или ограниченная функция почек отражается на общем состоянии функциональных систем в организме. Вредные продукты метаболизма остаются в организме, что способствует развитию последствий общей интоксикации.
Половая система обеспечивает важную биологическую функцию всего живого – воспроизведение себе подобных.
Половые железы выделяют ряд гормонов, обеспечивающих не только функцию размножения, но и формирующих поведение.
По своей функциональности половые железы причисляют к железам смешанной секреции.
Семенниками вырабатывается 2 вида половых гормонов, относящихся по химической природе к веществам стероидного типа: мужские — андрогены, главным их которых является тестостерон и женские – эстрогены.
Мужская плазма крови содержит больше тестостерона, чем эстриола или эстрадиола.
Подытоживая многообразие функций, выполняемых мочеполовой системой, отметим во многом их сочетание, несмотря на разные особенности.
Строение мужской половой системы
Верхние отделы половой системы мужчины разделены с мочевыделительной системой.
Уретра представляет собой канал для выведения спермы из органов половой системы и мочи из выделительной системы.
Протяженность мочеиспускательного канала — от мошонки до простаты (половая часть). В преддверии простаты накапливаются половые клетки перед эякуляцией.
Начальным отделом половой системы мужчины являются яички. Это парные железистые анатомические структуры, вырабатывающие половые клетки и андрогены.
Вначале мужчина часто встает ночью для опорожнения мочевого пузыря, далее появляются тянущие боли в мошонке, промежности, области малого таза.
Струя при опорожнении мочевого пузыря становится вялой и прерывистой.
БАЛАНОПОСТИТ.
Патологии подвергается головка пениса и крайняя плоть. Поражаемые места покрываются язвами, испытывается зуд и жжение.
Мочеиспускание и половой акт затруднены. Лечение индивидуальное, после дифференциации заболевания урологом. Показаны иммуномодуляторы.
Небрежное отношение к лечению приводит к раку, парафимозу или облитерирующему баланиту.
ЧИТАЙТЕ ПО ТЕМЕ : Симптомы, причины, диагностика и .
ВЕЗИКУЛИТ.
Поражение воспалением семенных пузырьков именуется везикулит. Наряду с общими симптомами воспаления проявляются боли в промежности, следы крови в эякуляте.
Врач назначает антибиотики и средства для повышения иммунитета. Нагноение в железе грозит оперативным вмешательством.
КОЛЛИКУЛИТ.
При развитии воспаления в семенном холмике оперируют понятием «колликулит».
Кроме болей в паху, мужчина обнаруживает внезапную эякуляцию при дефекации, следы крови в сперме и моче, нарушения эрекции и либидо.
АДЕНОМА ПРОСТАТЫ.
Болезней мочеполовой системы у мужчин к сожалению много и каждая из них несет в себе определенную опасность.
Лечение каждой из них лучше начинать еще на начальной стадии, а для этого нельзя не пренебрегать первыми признаками и симптомами заболеваний. Ведь лечение запущенной формы болезни обойдется на много дороже. Не болейте!